Introducción
La Leishmaniasis es una enfermedad producida por un parásito, un protozoo flagelado, llamado Leishmania spp. que se transmite por la picadura de un insecto vector llamado Phlebotomus y que puede dar una patología cutánea, mucocutánea o visceral en perros, personas y otros mamíferos.
Tanto la Leishmaniosis humana como la canina pueden clasificarse según el tipo de Leishmania que causa la enfermedad (la Leishmania donovani se considera la más frecuente e importante) o el cuadro clínico que se presenta.
Contagio
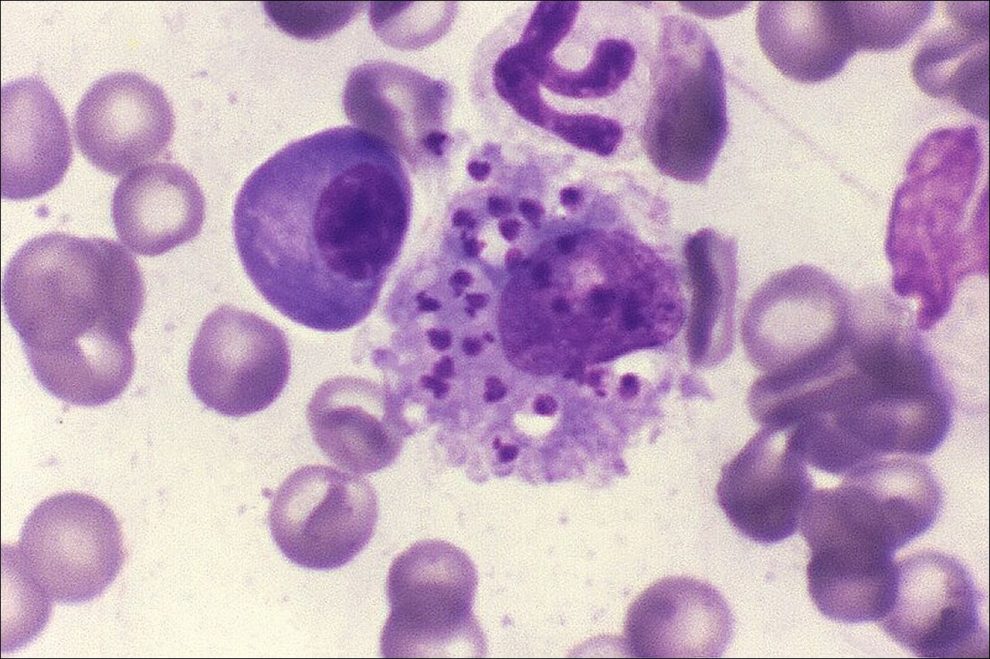
Los llamados amastigotes (forma no flagelada de la Leishmania) se forman en los macrófagos del animal y es cuando el Phlebotomus pica, cuando son ingeridos.
Dentro del insecto, los amastigotes pasan a promastigotes (flagelados) los cuales penetraran en un nuevo individuo cuando el insecto pique de nuevo.
Los principales reservorios son perros y roedores; las personas son probablemente huéspedes accidentales.
Patogenia
Por la picadura del Phlebotomus, los promastigotes penetran y son fagocitados por macrófagos diseminándose.
El período de incubación oscila entre un mes y 7 años.
La inmunidad que se desarrolla es la celular; si la actividad de los linfocitos T es insuficiente, la enfermedad se disemina.
Síntomas
La sintomatología clínica puede ser muy variada dependiendo del grado de infestación, el estado inmunitario del hospedador, el tiempo de evolución y los órganos afectados.
La mayoría de las veces el perro tendrá un cuadro llamado visceral con manifestaciones cutáneas no pruriginosas (90% de los casos).
Los signos cutáneos más frecuentes son hiperqueratosis (engrosamiento cutáneo), descamación, úlceras mucocutáneas y a veces, nódulos intradérmicos.
Principalmente en hocico, orejas y cojinetes plantares. Los síntomas viscerales que pueden existir son: pérdida de peso a pesar de tener apetito normal o aumentado, poliuria -polidipsia (orinan y beben más – indicativo de lesiones renales- ), atrofia muscular, adenopatías (ganglios aumentados), esplecnomegalia (bazo aumentado), epistaxis (sangre por nariz), lesiones oculares, cojeras (p.e. poliartritis) , trastornos digestivos, insuficiencia hepática, alteraciones hematopoyéticas,…
Diagnóstico
La clínica nos puede hacer sospechar de la existencia de esta enfermedad, pero deberemos recurrir a pruebas laboratoriales para confirmarlo y, al mismo tiempo, obtener datos sobre órganos que pueden estar afectados.
Tratamiento
Están descritos muchos posibles tratamientos y protocolos (con ketoconazol, anfotericina B, clorhidrato de levamisol para aumentar inmunidad,…) pero el de elección es la combinación de inyecciones de antimoniato de metilglucamina (Glucantime) con alopurinol (Zyloric) vía oral. El pronóstico es variable, siendo la mayoría de los casos recurrentes.
Prevención
Actualmente, la única forma de prevención consiste en la utilización de algún repelente contra el Phlebotomus. En el mercado y en los últimos tiempos, han salido algunos productos para este fin, en presentación de spot on, spray o collar.
Fuente: Clínica Veterinaria Acsis
Autor: Dr. Josep Vallès
Fuente Imagen: commons.wikimedia.org


































Recent Comments